診療放射線室
部門概要
診療放射線室 理念
「医療の質的向上に努め地域医療に貢献する」
部門紹介
診療放射線室では45名の診療放射線技師が在籍しており、放射線診断から放射線治療まで幅広く業務に携わっています。
病院の理念である「患者さんの安心と信頼を得る」を目標にして医療安全に取り組み医療事故防止にも努めています。近年、検査・治療技術の進歩に伴い医療被ばくも問題になっています。当科では被ばく低減を目指し、少ない放射線量で有益な検査・治療が施行できるよう知識の習得や技術の向上も図っています。
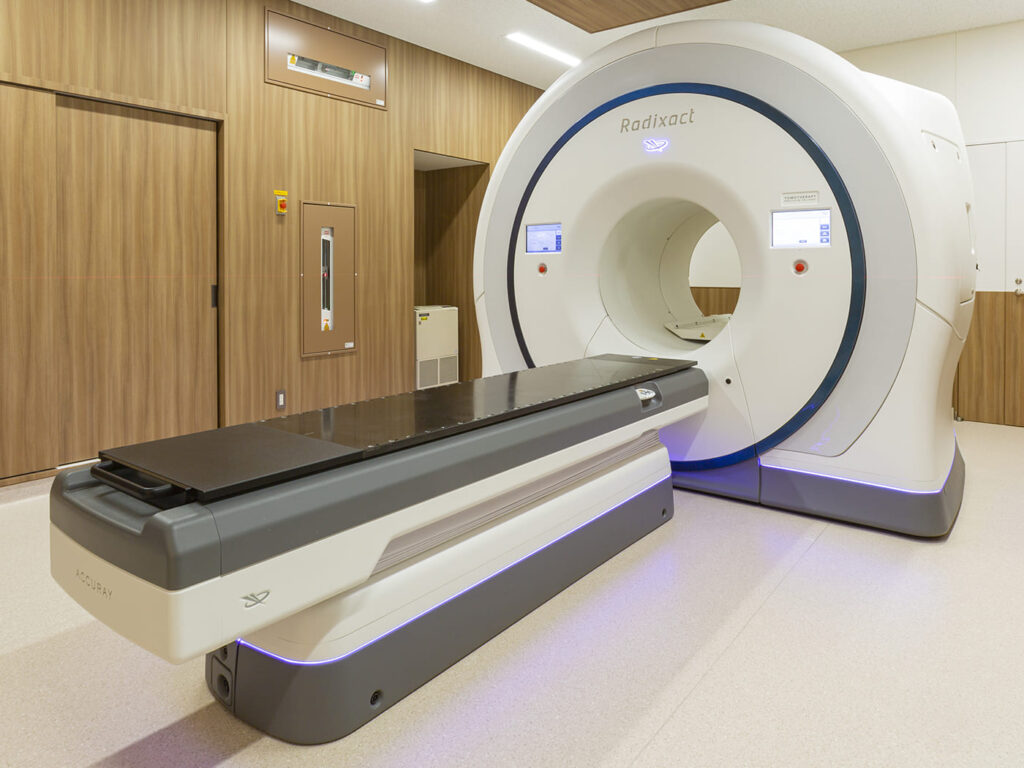
放射線治療においては、高精度放射線治療専用機(ラディザクト:トモセラピー)が2018年7月より稼動し、今まで以上に患者さんに対して安全でより精度の高い治療を行うことができるようになりました。
「日本診療放射線技師会医療被ばく低減施設認定」
日本診療放射線技師会認定の放射線管理士(5名)・放射線機器管理士(5名)や第一種放射線取扱主任者(5名)、医学物理士(3名)の資格を有したスタッフが、専門的な立場から安全な放射線検査の提供や装置の適正使用、放射線施設の管理に努めています。
当院は平成27年8月1日に日本診療放射線技師会が推進する「医療被ばく低減施設認定」を全国で50施設目(東海3県では2施設目)として認定を受けました。書類審査は終了し今年度、訪問審査を受審予定です。
「医療被ばく相談を希望される方へ」
私たち診療放射線技師は放射線に対して責任を持ち、被ばく低減と正しい情報開示を心がけています。
地域の皆様に安心して放射線診療を受けて頂けるよう、検査・治療内容や被ばくについての疑問にもお答えするため「医療被ばく相談」を行っております。ご不明な点がございましたらお気軽に診療放射線技師までご相談下さい。
主な検査機器一覧
| 一般撮影装置 9台 | マンモグラフィ装置 2台 |
| 骨塩定量装置 3台 | X線テレビ装置 7台 |
| CT装置 4台 | MRI装置 3台 |
| SPECT-CT装置 1台 | PET-CT装置 1台 |
| 血管撮影装置 3台 | 結石破砕装置 1台 |
| 泌尿器科X線テレビ装置 1台 | ポータブル撮影装置 7台 |
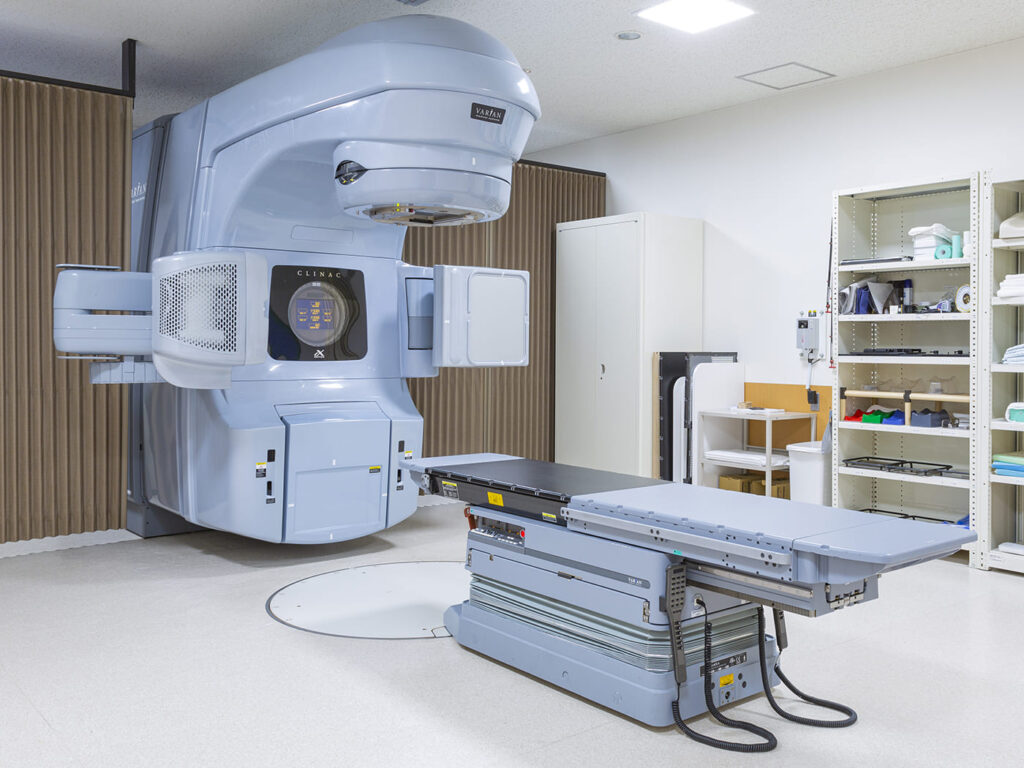
| リニアック(放射線治療)1台 | 外科用イメージ装置 4台 |
| ラディザクト(高精度放射線治療:トモセラピー)1台 | |
| O-armイメージングシステム1台 | |
| 乳腺超音波装置2台 | |
主な検査・治療の種類と説明
一般撮影室
一般撮影室では胸部、腹部、脊椎、関節、骨など の撮影が行われています。常に正確な撮影を心がけ診断価値の高い画像を提供できるよう努めています。
◎小児の撮影では家族の方に放射線防護エプロンを使用していただき介助をお願いしています。撮影による被ばくの影響はありませんが、妊娠もしくは妊娠の疑いのある方は診療放射線技師にお知らせください。

低線量全脊椎撮影装置 EOS
極めて低線量(従来の撮影装置の1/6~1/10の放射線量)で全脊椎から全下肢を前方・側方の2方向から同時に撮影することができる装置です。従来の撮影装置と比べ画像のひずみが少なく、より精密な画像データを得ることができます。そのため、脊椎や股関節の診断や手術の際に必要となる計測等が可能となります。

マンモグラフィ
マンモグラフィとは乳房専用のX線撮影の事です。2020年にマンモグラフィ装置を2台更新し、精密検査ではトモシンセシスを導入しています。トモシンセシスは従来のマンモグラフィより精度が高く、乳腺の重なりに隠れた病変も見つけやすくなり診断に役立っています。
撮影の際は良い写真を撮るために乳房を押さえてアクリル板ではさみ、薄く均一な厚みにします。これにより小さなしこりや、細かい石灰化が分かり易くなります。圧迫による痛みを感じることもありますが、不安な場合は担当技師にご相談下さい。
当院では日本乳がん検診精度管理中央機構による撮影認定資格を有した女性技師が撮影を行っています。
病院と健康管理センターのマンモグラフィ施設は日本乳がん検診精度管理中央機構よりマンモグラフィ施設として適切であると認定されています。
◎マンモグラフィを安全に受けていただくために、次の方は医師または診療放射線技師へお知らせください。
- ペースメーカーや除細動器などを埋め込まれている方
- 豊胸手術をされている方
- 水頭症の治療にシャント手術をされている方
- 乳房温存治療をされている方*
*撮影に影響はありませんが、正確な診断を行う上で必要な情報となります。


乳房超音波
乳房に超音波をあて、画像を見ながら行う検査です。仰向けの状態で、乳房に専用のゼリーを塗って行います。検査時間は15~20分程度です。超音波を使っているため、被ばくがなく、妊娠中などでも安心して検査が受けられます。また、マンモグラフィとは違い、痛みもありません。
乳房超音波検査は乳腺の中に隠れた腫瘤を発見することができ、当院では、しこりの硬さを色表示することで、良悪性の判別に役立つエラストグラフィーや、血流を観察できるカラードプラも可能です。しかし、石灰化など、しこりを作らない乳がんを発見しにくいという欠点もあります。また、乳腺密度の高い人(高濃度乳房)や若い人(40歳未満)には乳房超音波検査をお勧めしています。
当院では女性の診療放射線技師が検査を行っておりますので、不安な事やご質問等ありましたら、お気軽にお声がけ下さい。
X線TV検査
X線TV検査では造影剤を用いて臓器を観察しやすくして、形態的な診断が行われます。胃X線検査、注腸X線検査等の検査・治療が行われます。 また、消化器や呼吸器系疾患に対する内視鏡を併用した検査・治療や整形外科、婦人科、泌尿器科などの検査・治療が行われます。
バリウム検査による胃X線検査を受けられる方で次の方は医師または放射線技師へお知らせください。
- ペースメーカーや除細動器などを埋め込まれている方
- バリウムを飲んでアレルギー症状が現れた方や気分が悪くなった方

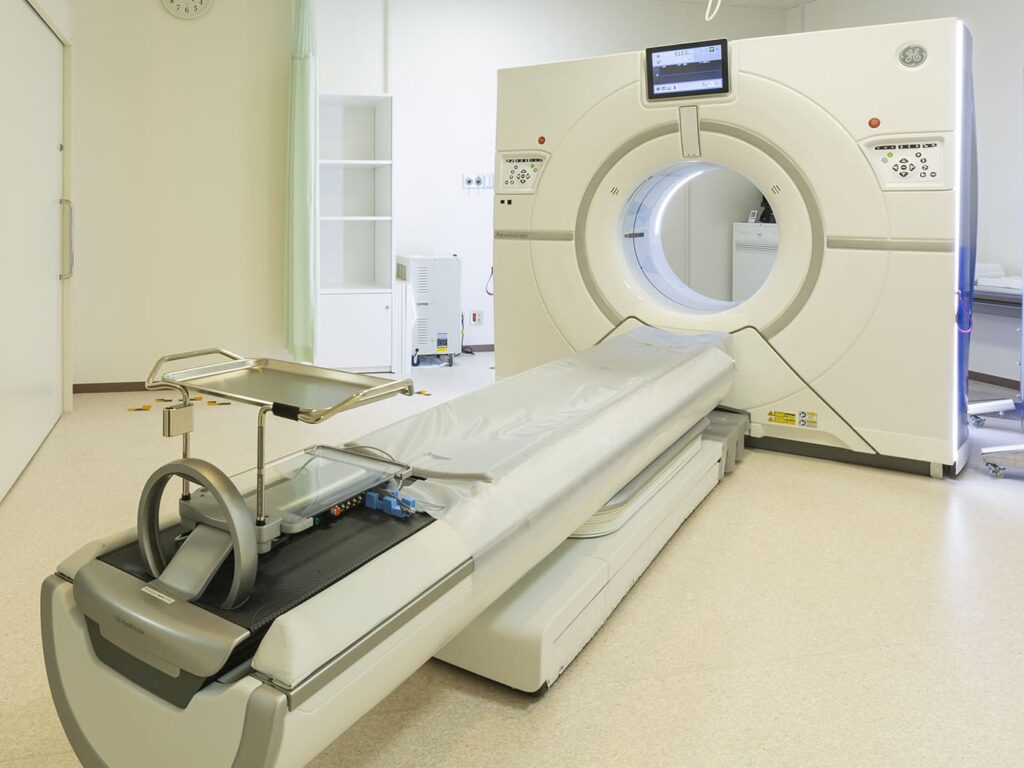
CT
CT装置は、X線をだす器械と受ける検出器が人体の周りを回転しながら撮影を行います。X線が体を通過する時の吸収差を利用して画像化することができます。
造影剤を静脈に注射して、血管や病巣を見えやすくする撮影を行う場合もあります。造影剤を使用する場合は、検査前3時間は食事を摂らないようにご注意ください。但し、適度な水分補給は造影剤による副作用を抑えるために有効な対策となりますので、水分補給に心がけてください。
ペースメーカーや除細動器などを埋め込まれている方は、CT検査を安全に受けていただくため、事前に医師または診療放射線技師へお知らせください。
CT検査日より1週間以内にバリウム検査予定がある場合は、事前にご相談下さい。
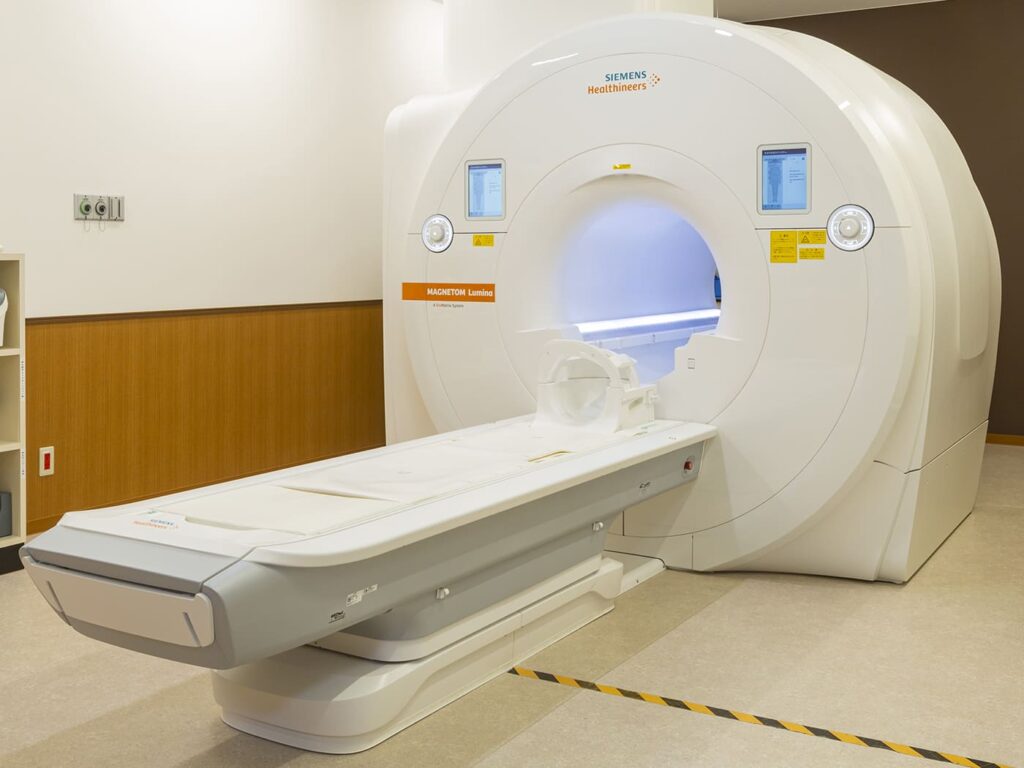
MRI
MRI検査は強い磁場を発生する装置の中に入り、体に向けて強い電波をあてたときに出てくる信号を収集して画像化する検査です。検査中に大きな騒音と振動を伴いますが、放射線を用いないため被ばくの心配はなく、また他の画像診断と比較をして、一度の検査で多くの情報を提供できるのがMRI検査の最大の利点です。
狭いドームの中に入り、長い時間、強い磁場の中で検査を行うため、次の方は医師または放射線技師へお知らせください。
MRIを受けられない方
- 体内金属を埋め込まれている方
- 閉所恐怖症の方
- 水頭症の治療にシャント手術をされている方*
*圧可変式バルブシャントはMRI検査後に、バルブの設定圧が変化する場合があり、圧の再設定を行う場合があります。 - ペースメーカーを使用されている方
*MRI対応型ペースメーカーは特別な条件下で検査可能です。 - 除細動器を使用されている方
- 神経刺激装置を使用されている方
- 骨成長刺激装置を使用されている方
- 人工内耳を使用されている方
- 可動性義眼(磁力で装着する義眼)を使用されている方
アイソトープ
放射性医薬品(放射線を放出する薬剤)を静脈に注射したり、飲んだりして体内に投与し、その体内から出てくる放射線をガンマカメラと呼ばれる検査用カメラで撮像し臓器の形態や機能を調べます。2019年度に導入された、SPECT-CT装置は、CT装置機能を持ち合わせており、CT画像と重ね合わせることにより、詳細な情報を得ることができます。
PET-CT
人間の細胞は「ブドウ糖」をエネルギーとしています。がん細胞は正常な細胞に比べて約3~8倍のブドウ糖(エネルギー)を必要とします。そこで、ブドウ糖と似た働きをする検査薬(FDG)を体内に注射すると、正常細胞よりもがん細胞に多く集まります。このFDGからでる放射線を撮影することで、小さながんを見つけることができます。検査薬(FDG)は、がん以外の部位(脳や腎臓、膀胱)や、炎症が起きている部位にも集積します。よって全てのがんが見つかるわけでなく、診断が不得意ながんがあります。そのため、PET-CTで異常が発見された場合がんかどうかの確定診断のためにほかの検査(超音波や内視鏡など)が必要になることもあります。
(検査に際しては次の注意事項を守って下さい)
- 検査(注射時間)の4時間前から食事は中止して下さい。
- お茶・お水は飲んでいただいて結構ですが、砂糖・ミルク入りの飲み物、スポ-ツドリンク、ガムなどの糖分を含んだものも検査が終わるまで中止して下さい。
- 糖尿病の方は、検査(注射時間)の4時間前から内服薬・インスリン注射は使用しないで下さい。
PET-CT検査を安全に受けていただくために、ペースメーカーや除細動器などを埋め込まれている方は医師または放射線技師へお知らせください。
アイソトープ内用療法
アイソトープ内用療法は、特定の細胞に集まる放射性医薬品(放射線を放出する薬剤)を静脈に注射したり、飲んだりして体内に投与し、体の中から放射線を照射する治療法です。
当院では甲状腺機能亢進症に対する放射性ヨード治療などを行っています。
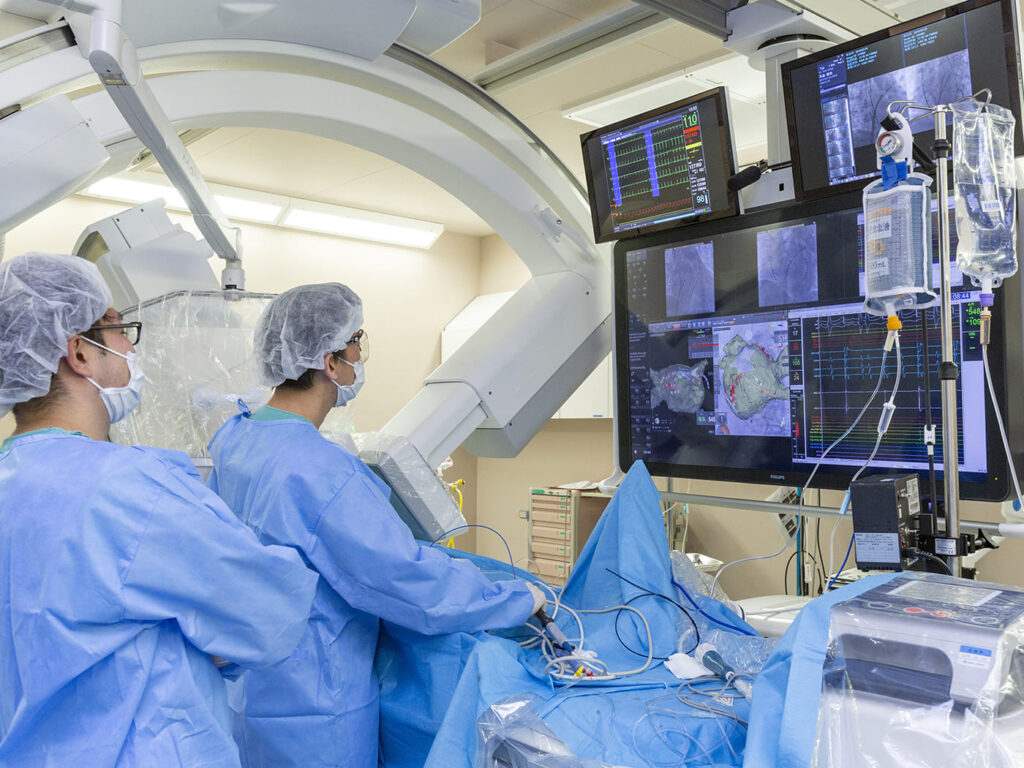
血管撮影
血管撮影は脚の付け根や肘の動脈からカテーテルと呼ばれる細い管を入れて、頭や心臓、肝臓などの病気を血管内から治療します。
心臓の病気では狭心症や心筋梗塞の狭くなった動脈を、バルンと呼ばれる風船やステントと呼ばれる金属の筒を入れて動脈を広げる治療を行っています。不整脈の原因となる部位には高周波を通電し冷凍して遮断する治療も行っています。
平成30年10月に全国循環器撮影研究会が定めた、被ばく線量低減推進施設の認定基準を達成していると認められ、「被ばく線量低減推進施設認定証」を更新しました。
放射線治療
放射線治療はリニアックと呼ばれる高いエネルギーの放射線を出す装置を用いて、体の外からがん病巣に放射線を照射します。
治療期間は10~30日間ほど必要となります。毎日の治療を正確に行うために、「IGRT」(イメージガイド下放射線治療)という方法を行っています。IGRTは、治療直前にX線写真やCT画像を用いて位置の確認を行い、毎回、同じ場所に照射されるようにすることが出来ます。
2018年7月より稼動の高精度放射線治療専用機(ラディザクト:トモセラピー)では、IMRT(強度変調放射線治療)を行うことが出来ます。IMRTとは、がんの形、部位、大きさに合わせて照射量や放射線の強さを変化させることで、がん以外の正常組織への影響を減らすことができる治療法です。
2019年3月より放射線治療計画専用CTが導入されました。通常のCT装置よりも位置のズレが少ない画像を撮影することができます。これにより、今まで以上により精度高く治療計画を作ることができるようになりました。
当院では放射線治療の専門医、看護師、放射線技師(放射線治療専門放射線技師、医学物理士、放射線治療品質管理士)がチームを作って治療を行い、患者さんに優しく・安全で、より精度の高い治療を目指しています。